Ein erhöhter Blutzuckerspiegel kann sich direkt auf das Sehvermögen auswirken. Außerdem ist Diabetes die Hauptursache für Erblindung im Alter von 20 bis 74 Jahren. Die Auswirkungen auf unser Sehvermögen können je nach Schweregrad der Erkrankung sehr unterschiedlich sein. Manche Menschen sehen nur noch verschwommen, andere bekommen ein Glaukom, und wieder andere verlieren ihre Sehkraft völlig. Zum Glück gibt es im Laufe der Zeit immer mehr Behandlungsmöglichkeiten. Die wirksamste Waffe gegen den Grünen Star ist jedoch immer noch die Vorbeugung. Wenn Sie eines dieser Symptome feststellen, sollten Sie unbedingt einen Arzt aufsuchen!
Wenn Sie mehr erfahren möchten, lesen Sie den Artikel von Pr. Marc D. de Smet.
I mmer mehr Menschen haben erhöhte Blutzuckerwerte. Wenn dieser Zustand anhält, sich verschlimmert oder ausser Kontrolle gerät, kann dies Folgen für das Sehvermögen haben. Was kann man tun, um diese zusätzliche Komplikation zu verhindern? Sollte man häufiger zum Arzt gehen? Welche Massnahmen sind zu ergreifen, wenn das Sehvermögen bereits beeinträchtigt ist? Mit diesen Themen werden wir uns in diesem Artikel beschäftigen.
Das Auge ist eine winzige Kamera, mit der wir die Welt um uns herum sehen können. Bei Sonnenschein erstreckt sich unsere Sicht von den Höhen des Aletschgletschers bis zu den Wäldern des Juras. Wir sehen die Bewegungen der Kletterer, die den Eiger bezwingen möchten, ebenso gut wie das Kleingedruckte für die Erneuerung unserer Hypothek. Das Auge passt sich an all diese Situationen an und scheint seine Bedeutung zu kennen, denn das Sehvermögen bleibt trotz wiederholter Blutzuckerspitzen vorerst erhalten. Dies sollte uns jedoch nicht zu falschen Schlüssen verleiten, denn Diabetes wirkt sich auf die Augen aus, letztere passen sich allerdings an, um die Sehkraft trotz erhöhter Blutzuckerwerte über Jahre hinweg zu erhalten. Zucker ist dennoch ein lebenswichtiges Element und notwendig für die gute Funktionsweise des Gehirns und der Augen. Nicht der Zucker an sich ist problematisch, sondern sein Verzehr im Übermass – wenn zu viel Zucker im Blut vorhanden ist, verändert er die Funktion und die Überlebensfähigkeit der Zellen. Die ausgeklügelten Funktionen, die uns das Sehen ermöglichen, werden nach und nach gestört. Die Art und Weise, wie sich dieser Funktionsverlust äussert, ist vom Alter des Patienten und von der Dauer der Diabeteserkrankung abhängig.
Junge Menschen leiden meist an Diabetes Typ I. Der Verlust des Sehvermögens findet aggressiv und explosiv statt und ist mit Blutungen im Augeninneren verbunden. Zu hoher Blutzucker zerstört die Kapillargefässe, kleine Gefässe, die für die Sauerstoffversorgung der Netzhaut zuständig sind. Daraufhin produziert die mit Sauerstoff unterversorgte Netzhaut Faktoren, die zur Bildung neuer Gefässe führen. Diese sind jedoch weniger widerstandsfähig und neigen vermehrt zu Blutungen. Sie sind ausserdem der Grund für die Ablösung der Netzhaut und führen in manchen Fällen zu Erblindung. Derart schwerwiegende Begleiterkrankungen entstehen zwar erst nach einem über mehr als 10 Jahre hinweg schlecht kontrollierten Diabetes, doch jedes Jahr zählt. Je besser die Kontrolle, desto grösser sind die Chancen, diese Komplikation zu vermeiden.
Bei älteren Menschen mit Diabetes Typ II stellt sich die Situation anders dar. Wenn es in einem Zeitraum von 5 bis 10 Jahren nicht gelingt, den Blutzucker unter Kontrolle zu bringen, vor allem in Verbindung mit Bluthochdruck und einem erhöhten Cholesterinspiegel, ist insbesondere die Macula von einem Funktionsverlust betroffen. Dieser Teil des Auges (mit dem wir uns vorher befasst haben) ermöglicht es uns, zu lesen und Gesichter zu erkennen. Hier verändert der Zucker die Funktion der Netzhaut selbst. Statt eine kompakte Form beizubehalten, vergrössert sie sich und füllt sich mit Wasser, das sie nicht mehr ausscheiden kann. Je grösser dieses Ödem wird, desto schwieriger wird das Lesen und schlussendlich kann die betroffene Person nur noch verschwommene Formen erkennen und überhaupt nicht mehr lesen. Besteht das Ödem fort, verliert die Netzhaut ihre Form, das von Müllerzellen gebildete Gerüst der Netzhaut bröckelt, die Zellen sterben ab und das Ödem wird dauerhaft. Ab dem fünften Jahr nach Beginn einer Diabeteserkrankung vom Typ II muss das Auge eventuell ärztlich behandelt werden.
Doch zum Glück ist die Lage nicht hoffnungslos. Unser Behandlungsarsenal wird von Jahr zu Jahr grösser. Wir verstehen die Handlungsmöglichkeiten in den verschiedenen Stadien der Krankheit immer besser, unsere effizienteste Waffe ist jedoch die Prävention, dicht gefolgt von der Früherkennung. Im Rahmen der Prävention empfehlen wir eine angemessene Kontrolle durch einen Allgemeinmediziner oder einen Diabetologen. Diese Fachpersonen können eine Behandlung verordnen, die den Blutzucker senkt und auf einem akzeptablen Niveau hält. Sie können ausserdem gegebenenfalls die Risikofaktoren behandeln, die den Diabetes verschlimmern können. Im Rahmen der Früherkennung kann regelmässig ein Augenarzt aufgesucht werden, noch vor einer tatsächlichen Verschlechterung der Sehkraft. Es gibt zahlreiche Anzeichen, die für den Patienten nicht sichtbar sind, vom geschulten Auge eines Facharztes jedoch erkannt werden. Einige dieser Anzeichen erfordern keine Konsequenzen, andere können ihn zum Beginn einer proaktiven Behandlung veranlassen. Je früher man handelt, desto besser das Ergebnis.
In den letzten Jahren hat die Technologie Augenärzten die Arbeit stark erleichtert. Eine Messung des Sehvermögens bleibt auch weiterhin wichtig, denn es ist für uns alle ein kostbares Gut, von dem wir abhängig sind. Therapeutische Entscheidungen werden heutzutage jedoch mithilfe von hochpräzisen Bildgebungsverfahren getroffen. Ein einfaches Bild des Augenhintergrunds, vorzugsweise in Farbe, kann für die Früherkennung zunächst ausreichen (Abbildung 1). Es kann per Computer analysiert oder von einem Spezialisten untersucht werden, um Anzeichen für eine Krankheit zu entdecken, die eine tiefgreifendere Untersuchung erfordern. Mit einer nicht invasiven Technik namens Optische Kohärenz-Tomografie (OCT) können die verschiedenen Schichten der Netzhaut sowie die Schwere der Entzündung und des Makulaödems untersucht werden (Abbildung 2). Sie kann sogar bei der Planung der Therapie helfen. Zusätzlich kann mit einer Angiographie das Ausmass der Schädigung der Blutgefässe, Arterien und Venen und sogar der Kapillargefässe des Auges bewertet werden. Dieses Verfahren wird ebenfalls verwendet, um die Kapillargefässe im Umfeld der Macula zu untersuchen; am Horizont zeichnen sich jedoch bereits neue OCT-Techniken ab, welche die Analyse dieser Gefässe ohne Kontrastmittel ermöglichen werden.
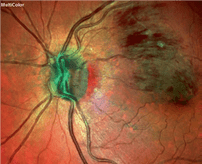

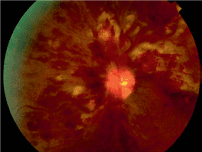



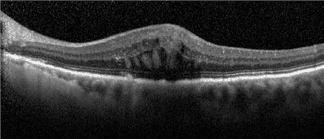

Bis vor kurzem konnten Folgeerkrankungen von Diabetes am Auge nur mit dem Laser behandelt werden. Häufig kam es zu einem Verlust des Sehvermögens und der Abschluss der Behandlung erforderte zahlreiche Arztbesuche. Der Laser ist auch weiterhin eine nützliche Technik, die jedoch weiterentwickelt wurde, sodass die Behandlung heutzutage weniger traumatisch ist (unterhalb der Wahrnehmungsgrenze). Obwohl es mit der neuen Lasertechnik länger dauert, bis sich eine Wirkung zeigt, ermöglicht sie die häufig langfristige Wiederherstellung der Funktion (vor allem, wenn sich der Diabetes stabilisiert). Die diabetische Retinopathie (der medizinische Begriff für diabetesbedingte Augenerkrankungen) wird häufig mit Augeninjektionen behandelt. Man unterscheidet 2 grosse Medikamentenklassen: Antikörper gegen VEGF (Lucentis, Eylea, Avastin) oder Kortikosteroide (Ozurdex, Iluvien, Dexamethason, Triamcinolon). Einige dieser Medikamente wurden nicht in randomisierten Studien getestet und werden von santésuisse nicht anerkannt, unter bestimmten Bedingungen sind sie jedoch alle wirksam. Um zu wirken, sind bei den meisten wiederholte Injektionen ins Auge erforderlich und alle verlangen eine intensive ärztliche Betreuung. In seltenen, stärker fortgeschrittenen Fällen ist die Vitreoretinalchirurgie die einzige Option für den Erhalt des Sehvermögens. Dank dieser Behandlungen – und zunehmend auch dank ihrer Kombination – ist es möglich, den Verlust des Sehvermögens zu verhindern und häufig kann ein bereits vorhandener Verlust sogar rückgängig gemacht werden.
Durch die Kombination von Prävention und Früherkennung mit einer regelmässigen Diagnostik und einer gezielten Therapie kann das Sehvermögen der meisten Patienten erhalten werden. Besuche beim Augenarzt sind unvermeidlich, aber wirkungsvoll und effizient. Die Kontrolluntersuchungen nehmen nur wenig Zeit in Anspruch, sodass Sie sich in Rekordzeit wieder Ihren gewohnten Aktivitäten widmen können.










0 Kommentare