Wer mag keinen guten Schlaf? Er fühlt sich nicht nur gut an, sondern hat auch viele positive Eigenschaften. Der Schlaf hat verschiedene Auswirkungen auf unser Hormonsystem. So wirkt er sich beispielsweise direkt auf unser Wachstumshormon aus, das am Ende des ersten Teils des tiefen Slow-Wave-Schlafs ausgeschüttet wird. Auch die Schlafgewohnheiten ändern sich im Laufe unseres Lebens. Nicht nur das, auch die Gesamtmenge des Schlafs ändert sich mit dem Alter. Es ist allgemein anerkannt, dass es in Ordnung ist, zwischen 6 und 10 Stunden pro Tag zu schlafen. Andererseits kann weniger Schlaf zu Depressionen und Angstzuständen führen. Die Chronobiologie in der Schlafmedizin hat in den letzten Jahren große Fortschritte gemacht und bietet viele interessante Möglichkeiten.
Möchten Sie mehr darüber erfahren? Lesen Sie weiter im Artikel von Dr. Jean-Yves Sovilla.
Universalität des Schlafes: Alle Lebewesen durchlaufen Ruhe- und Aktivitätszyklen. Bei Tieren, deren Gehirn ausreichend entwickelt ist, um Schwankungen der elektrischen Aktivität feststellen zu können, also insbesondere bei Säugetieren und Vögeln, kann man daher Schlaf in Form von verschiedenen Phasen beobachten. Dabei handelt es sich entweder um Phasen, in denen die kortikalen Aktivitäten verlangsamt sind (Non-REMSchlaf), oder um eine Phase, in der die Hirnrinde zwar aktiviert ist, die Muskeln jedoch maximal entspannt sind (paradoxer Schlaf). Der Schlaf dieser Lebewesen besteht aus Zyklen aus dem sogenannten Non-REM-Schlaf und dem paradoxen Schlaf im Wechsel. Der Schlaf eines normalen Menschen umfasst vier bis fünf dieser Zyklen, die jeweils zwischen 90 Minuten und einer Stunde dauern. (Abb.1)
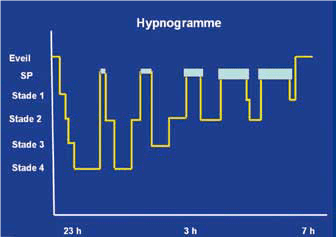

Eine der grundlegendsten der zahlreichen Funktionen des Schlafes ist die Anpassung an den Lebensraum. Tiere sind entweder an das Leben während der Nacht angepasst (nachtaktive Tiere) oder an das Leben während des Tages (tagaktive Tiere). Das Tier muss sich während des Zeitraums, an den es nicht angepasst ist, schützen, daher schlafen tagaktive Tiere nachts und nachtaktive Tiere tagsüber.
Schlafregulierungssystem
Da Lebewesen auf die Lichtverhältnisse in ihrem Lebensraum spezialisiert sind (Vorhandensein oder Fehlen von Licht), wird der Schlaf hauptsächlich von Licht reguliert. Die Netzhaut enthält spezielle Zellen, die besonders empfindlich für blaues Licht sind, das direkt auf die «innere Uhr» einwirkt: den suprachiasmatischen Kern, der sich im mittleren und unteren Teil des Gehirns namens Hypothalamus befindet. Die Aktivität dieses Kerns ist sehr regelmässig und mit der einer Uhr vergleichbar. Er sendet Informationen an die Systeme, die den Wachzustand und den Schlaf regulieren. Er reguliert ausserdem das Melatonin, ein wichtiges Hormon, um den Erhalt des Schlaf-Wach-Rhythmus in Einklang mit dem Zyklus aus Licht und Dunkelheit sicherzustellen (Abb. 2).
Schlaf ist ein wichtiger
Regulator des Hormonsystems Das Hormonsystem wird vom unteren Teil des Gehirns, dem Hypothalamus, gesteuert, mit dem eine Drüse namens Hypophyse verbunden ist (Abb. 2). Diese Drüse produziert Hormone, die die anderen Hormone regulieren. Im Allgemeinen wird dieses Hormonsystem weitestgehend durch das System der inneren Uhr und durch den Schlaf gesteuert. So wird beispielsweise eines der wichtigsten Hormone für die Gesunderhaltung des Körpers – das Wachstumshormon – präzise am Ende der ersten Tiefschlafphase freigesetzt, sofern man zu der Zeit, zu der uns unsere innere Uhr signalisiert, schlafen zu gehen, auch tatsächlich schläft. Dieses Hormon reguliert die Zellreparatur, indem es die Synthesekapazitäten der Proteine aktiviert. Bei Kindern sorgt es für Wachstum und ist anschliessend Teil der Mechanismen, die die Zellregeneration ermöglichen, sodass sich die Zellen im Schlaf deutlich stärker und besser regenerieren als im Wachzustand. Schläft man jedoch zu einer anderen Uhrzeit ein als jener, die von der inneren Uhr vorgegeben wird, vor allem, wenn man spät ins Bett geht, wird das Wachstumshormon in geringeren Mengen oder überhaupt nicht freigesetzt. Dies kann schädlich und auf lange Sicht sogar tödlich sein. So haben Nacht- oder Schichtdienstarbeiter (3 verschiedene Schichten) beispielsweise ein erhöhtes Krebsrisiko (Stufe 2 von 5 auf der Skala der WHO)i .
Auch andere Hormone, vor allem Sexualhormone, werden in einem mit dem Schlaf assoziierten Zeitraum freigesetzt, vermehrt gegen Ende der Nacht, was eventuell erklärt, warum die männliche Libido direkt nach dem Aufwachen besonders stark ausgeprägt ist.
Der Chronotyp
Mit dem Chronotyp werden Menschen anhand von bestimmten, unterschiedlich stark ausgeprägten Merkmalen in verschiedene Kategorien unterteilt. Manche Menschen neigen dazu, früh schlafen zu gehen und früh aufzustehen, sie gehören zum Chronotyp Frühaufsteher (Lerche). Andere Menschen hingegen sind abends leistungsfähiger, gehen gerne spät ins Bett und stehen spät auf. Sie gehören zum Chronotyp Spätaufsteher (Eule). Wieder andere haben einen undifferenzierten Chronotyp und passen sich an die Umstände an. Der Chronotyp «Frühaufsteher» ist in Bezug auf Veränderungen am widerstandsfähigsten.
Altersabhängige Entwicklung des Schlafes
Die normale Einschlafzeit ist altersabhängig. Kinder müssen sehr früh ins Bett gehen, ab dem Jugendalter verschiebt sich die Schlafenszeit jedoch deutlich nach hinten und liegt häufig bei circa 24 Uhr. Mit zunehmendem Alter gehen die meisten Menschen jedoch wieder früher ins Bett, viele zuletzt wieder am frühen Abend. Die für das Wohlbefinden erforderliche Gesamtschlafmenge variiert je nach Alter. Ein Neugeborenes kann 16 von 24 Stunden schlafen, die Schlafmenge nimmt jedoch mit zunehmendem Alter ab, bei Erwachsenen beträgt sie im Mittel 8 von 24 Stunden. (Abb. 2)
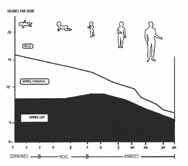

Wie viel Schlaf brauchen wir?
Bei der Messung einer biologischen Menge erhält man als Ergebnis fast immer die Gauss-Kurve (glockenförmige Kurve). Beim Schlaf zeigt diese Kurve an, dass sich die normale Schlafdauer von einem theoretischen Minimum von 6 von 24 Stunden bis zu einem theoretischen Maximum von 10 von 24 Stunden erstreckt. Eine unter oder über diesen Grenzen liegende Schlafdauer wird als pathologisch angesehen, allerdings nur, wenn es sich um einen stabilen Trend handelt.
Beschränkungen für den Schlaf durch das moderne Leben
Bei wilden Tieren (und beim Menschen, vor dem Stromzeitalter!) wird der Schlaf insbesondere vom Übergang vom Tag zur Nacht oder umgekehrt reguliert. Beim Menschen haben soziale Vorgaben (beispielsweise die Arbeitszeit) einen bedeutenden zusätzlichen Einfluss auf den Schlaf, ohne den natürlichen Rahmen für die Funktionsweise unserer inneren Uhr zwangsläufig zu ersetzen. Im 21. Jahrhundert ist ein weiteres Element hinzugekommen, das den natürlichen Verlauf der Wach-Schlaf-Zyklen erheblich stört: endlose Freizeit- und Unterhaltungsangebote wie Fernseher und andere Geräte mit leuchtenden Bildschirmen (Smartphones, Tablets), die Möglichkeiten, abends und nachts auszugehen usw.
Der Schlaf kann sich an diese Gegebenheiten anpassen, da wir «Schlafschulden» machen können, das heisst, dass wir weniger schlafen können als erforderlich (Schulden machen) und dass wir diese Schulden begleichen können, wenn sich die Gelegenheit bietet (am Wochenende oder während der Ferien länger schlafen).
Was passiert, wenn man den täglichen Schlafbedarf nicht deckt?
Im Rahmen eines hochinteressanten Experiments wurde untersucht, was passiert, wenn man über einen langen Zeitraum hinweg lange schläft. Freiwillige, in diesem Fall Studenten, wurden gebeten, täglich 14 Stunden in einem Schlaflabor in einem Bett im Dunkeln zu verbringen. Wie allen jungen Leuten fehlte diesen Freiwilligen Schlaf und während der ersten Nächte schliefen sie sehr lange und sehr kompakt durch. Im Laufe des Experiments wurde ihr Schlaf immer zerstückelter, sie waren während des Aufzeichnungszeitraums immer häufiger wach und die Schlafzyklen wurden völlig unregelmässig. Dies führte zu einem Gefühl von Müdigkeit, das sich während des dreimonatigen Experiments zunehmend verstärkte.
Zahlreiche Massnahmen wurden durchgeführt, um herauszufinden, was im gegenteiligen Fall passiert, wenn man Menschen dauerhaft Schlaf entzieht. Auch dieses Experiment wurde mit gesunden, jungen Menschen durchgeführt. Eine Studie, die keinen Anspruch auf Vollständigkeit erhebt, war besonders interessant. Dabei wurde der durchschnittliche Blutdruck gemessen sowie eine als Insulinresistenz bekannte Anomalie, die als Vorstufe von Diabetes gilt: Es reicht aus, die Gesamtschlafmenge dauerhaft zu reduzieren, damit sich die ersten biologischen Anzeichen für eine Insulinresistenz manifestierenii. In mehreren Studien wurden Patienten im Laufe der Jahre psychisch begleitet. In Zürich wurde beispielsweise eine Kohorte von Jugendlichen begleitet, um mehr über die prädisponierenden Faktoren für eine Depression herauszufinden. Bei dieser Studie stellte sich heraus, dass chronische Schlaflosigkeit einer der grössten Risikofaktoren für eine Depression istiii.
Hilfsmittel zur Untersuchung der Funktionsweise der inneren Uhr
Hierbei kommen einfache Hilfsmittel zum Einsatz: das Schlafprotokoll, eine kleine Grafik, die jeden Tag von der untersuchten Person ausgefüllt wird und ein kleines Gerät namens Aktometer, das am Körper getragen wird und die Bewegungen aufzeichnet sowie eventuell ebenfalls die Lichtverhältnisse in der Umgebung. So können Schlafentwicklung und körperliche Aktivität einer Person einfach und über einen langen Zeitraum hinweg untersucht werden. Seit kurzem verwenden Jugendliche diese Art von Gerät häufig in Verbindung mit einem Smartphone oder einem Computer.
Eine genauere Untersuchung, wie etwa eine ambulante Polygraphie (Aufzeichnung der Atmung und des Herzrhythmus) oder eine Polysomnographie (Aufzeichnung des Schlafs und aller physiologischen Kriterien in einem Schlaflabor unter ständiger Überwachung), wird nur durchgeführt, wenn der Verdacht auf eine schwerwiegendere Erkrankung als eine gestörte Schlafhygiene vorliegt.
Konkrete Beispiele für chronobiologisch behandelbare Schlafstörungen
Beispiel eins: SCHLAF BEI JUGENDLICHEN
A ist ein junger Gymnasiast, dessen schulische Leistungen seit den Sommerferien stark nachgelassen haben. Es fällt ihm schwer, morgens zur gewohnten Zeit aufzustehen, daher geht er mehrmals pro Monat gar nicht oder verspätet zur Schule. Er muss mit dem Bus zur Schule fahren, schläft morgens während der Fahrt häufig ein und wacht erst an der Endhaltestelle wieder auf. Im Unterricht kann er sich nicht konzentrieren und vor allem am frühen Nachmittag fallen ihm häufig die Augen zu. Abends ist er nicht müde, sitzt lange vorm Computer und schaut in seinem Zimmer Filme. Dann nimmt er sein Smartphone mit ins Bett und schreibt bis zwei Uhr morgens Nachrichten. Am Wochenende geht er um 6 Uhr früh ins Bett und schläft ruhig bis etwa 13 Uhr durch.
Bewertung der Situation: Es handelt sich um ein typisches verzögertes Schlafphasensyndrom. Sein Schlaf ist auf den Morgen verlagert und es gelingt ihm nicht, zur gewohnten Zeit einzuschlafen. Dies ist auf die Verwendung von Bildschirmen mit blauem Licht zurückzuführen, die seiner inneren Uhr signalisieren, dass nicht Abend, sondern Morgen ist. Höchstwahrscheinlich ist sein Schlaf an sich normal, er findet jedoch zu einer für die sozialen Verpflichtungen ungeeigneten Zeit statt.
Behandlung: Der Schlaf muss auf den normalen Schlafzeitraum zurück verschoben werden, sodass der junge Mann gegen 22 Uhr ins Bett gehen und einschlafen kann und acht Stunden Schlaf bekommt.
Hierzu muss er zu festen Zeiten (gegen 6.30 Uhr) aufstehen, häufig mit Unterstützung der Eltern, und sich dann zunächst eine halbe Stunde lang vor eine leistungsstarke Lampe mit einer Beleuchtungsstärke von 10 000 Lux setzen – eine Lichtquelle ohne toxische Strahlungen wie Infrarot- und Ultraviolettstrahlung, die seiner inneren Uhr signalisiert, dass tatsächlich Morgen ist. Gleichzeitig erhält er abends oder am späten Nachmittag Melatonin, um seinem Gehirn zu signalisieren, dass tatsächlich Abend ist. Er darf keine Bildschirme mehr verwenden und muss generell Bereiche mit intensivem Licht meiden. Nach ein bis zwei Wochen, manchmal auch schon nach wenigen Tagen, hat sich die Situation in der Regel normalisiert und der Patient kann wieder seinen gewohnten Aktivitäten nachgehen.
Beispiel zwei: KLAGEN ÜBER SCHLAFLOSIGKEIT
Patient B ist 70 Jahre alt und klagt über Schlaflosigkeit ab 3 Uhr morgens. Sein Arzt verschreibt ihm ein Schlafmittel, das er vor dem Einschlafen einnehmen soll, es ändert jedoch nichts daran, dass er nicht bis zum Morgen durchschlafen kann.
Auf die Frage nach seinen Schlafgewohnheiten antwortet er, dass er meistens gegen 19 Uhr müde wird, häufig schon bei den Nachrichten vor dem Fernseher einschläft und gegen 22 Uhr wieder aufwacht. Daraufhin wäscht er sich, geht ins Bett und hat trotz der Einnahme des Schlafmittels Schwierigkeiten, einzuschlafen. Dann wacht er um 3 Uhr morgens müde auf, kann jedoch nicht mehr einschlafen. Weil er tagsüber müde ich, macht er am frühen Nachmittag oft einen Mittagsschlaf von über einer Stunde. Er fühlt sich schlecht, verlangsamt, hat Konzentrations- und Gedächtnisprobleme und ist schon mehrmals gestürzt.
Bewertung der Situation: Es handelt sich um ein typisches vorverlagertes Schlafphasensyndrom. Das Gegenteil des vorherigen Beispiels ist der Fall, das heisst, dass der chronobiologische Rhythmus das Bedürfnis, zu schlafen, auf den Abend vorverlagert hat. Wenn der Patient genug geschlafen hat, wacht er naturgemäss auf. Dies ist bei älteren Personen häufig der Fall und kann durch die Tatsache, dass der ganze Tag zu Hause verbracht wird (z. B. kein Sonnenlicht während des Tages) oder durch den grauen Star, eine in diesem Alter häufige Erkrankung, die den Durchlass von blauem Licht reduziert und somit die Funktionsweise der inneren Uhr beeinflusst, noch verstärkt werden.
Behandlung: Das vorherige Behandlungsverfahren wird umgekehrt: der Patient bekommt abends eine Lichttherapie und verbringt gegen 20 Uhr eine halbe Stunde vor der Lampe mit einer Beleuchtungsstärke von 10’000 Lux. Grundsätzlich ist dieses Licht ausreichend, um den Schlaf hinauszuzögern, damit der Patient später einschlafen kann. Mindestens zwei Wochen lang erhält er ausserdem morgens Melatonin, um dem Gehirn zu signalisieren, dass der Abend weiter entfernt ist als tatsächlich der Fall. Normalweise ist das Problem nach ein bis zwei Wochen behoben. Der Schlaf tritt erneut gegen Ende des Abends ein und es kommt nicht mehr zu anormalem nächtlichem Aufwachen. Gedächtnis- und Konzentrationsvermögen und auch das Gleichgewicht verbessern sich, vor allem, wenn die Schlafmittel abgesetzt werden.
Drittes Beispiel: GESTÖRTER SCHLAF
C ist vor sechs Monaten in Rente gegangen. Vorher musste er gegen 6 Uhr morgens aufstehen, um pünktlich zur Arbeit zu kommen. Da dies nun nicht mehr erforderlich ist, geniesst C seine neugewonnene Freiheit und schläft morgens aus: er stellt sich keinen Wecker mehr. Häufig geht er zudem spät ins Bett, um abends interessante Fernsehsendungen zu schauen, und steht zwischen acht und neun Uhr auf. Früher hatte er keine Schlafprobleme, doch jetzt wacht er immer häufiger nachts auf, muss zur Toilette und kann nicht mehr einschlafen. Er liegt verärgert im Bett und fühlt sich zunehmend müder. Er geht zum Arzt, der ihm ein Schlafmittel verschreibt. Eine Zeitlang normalisiert sich die Situation, das heisst, dass die nächtlichen Wachzeiten seltener und kürzer werden, doch nach einigen Wochen tritt dieselbe Situation erneut ein.
Bewertung der Situation: C hat wahrscheinlich einen normalen Schlafbedarf von sieben bis acht Stunden pro Tag. Nachdem er regelmässig acht oder sogar neun Stunden im Bett verbracht hat, wurde sein Schlaf immer kürzer und instabiler, wie auch im oben beschriebenen Experiment beobachtet.
Behandlung: Der Patient muss lediglich die Zeit, die er im Bett verbringt, reduzieren und sich wieder einen Wecker stellen, um nach sieben oder acht Stunden Schlaf aufzustehen.
Doch natürlich können nicht alle Schlafstörungen chronobiologisch behandelt werden. In den vorgenannten Fällen wird von einem eigentlich normalen Schlaf ausgegangen. Zunächst gilt es also herauszufinden, ob man es mit einer echten, mit dem Schlaf verbundenen Erkrankung zu tun hat, welche eine instrumentelle Bewertung erfordern würde, oder ob erst einmal keine Untersuchung erforderlich ist. Sollte die chronobiologische Behandlung scheitern, können später immer noch andere Untersuchungen vorgeschlagen werden.




![CH12768_BANNER-MANCASSOLA-980x180-DE[1]](https://rang-group.ch/wp-content/uploads/2021/05/CH12768_BANNER-MANCASSOLA-980x180-DE1.png?v=8979)






0 Kommentare