Avec plus de 4500 nouveaux cas en 2020 et plus de 1600 décès annuel, le cancer colorectal constitue, en Suisse, le 3 e cancer le plus fréquent après celui de la prostate et celui du poumon chez l’homme et le 2 e après celui du sein chez la femme.
La Suisse se situe parmi les régions à risque élevé de cancer colorectal, tout comme les autres pays de l’Europe occidentale, de l’Amérique du Nord (aux Etats-Unis, il occupe la deuxième place) et de l’Australie. Environ 75% des cancers du côlon et du rectum sont sporadiques. Leur incidence augmente régulièrement avec l’âge. Le risque devient appréciable à partir de 50 ans et double ensuite à chaque décennie.
Il constitue ainsi le troisième cancer en termes de prévalence et le deuxième cancer en termes de mortalité dans les pays industrialisés.
On estime que 5 à 6% de la population générale présentera un cancer colorectal au cours de sa vie en Europe et aux Etats-Unis.
Un diagnostic précoce est primordial…
Le diagnostic précoce est essentiel car la maladie métastatique est présente dans ± 30% des cas lors du diagnostic tandis que 25 à 30% de patients supplémentaires développeront ultérieurement une dissémination secondaire de la maladie.
Face à ce phénomène, seule une stratégie de dépistage concernant les sujets des 2 sexes de plus de 50 ans peut faire évoluer le problème posé par le cancer colorectal. En effet, la survie à cinq ans est estimée à 95% lorsque le diagnostic est posé au stade précoce, c’est-à-dire lorsque le cancer est localisé à la paroi du colon.
Le dépistage précoce repose sur la mise en évidence, au niveau du côlon et du rectum, de polype adénomateux et de cancer à un stade initial. Les moyens utilisés sont la recherche de saignements occultes dans les selles (test FIT), la coloscopie et dans certains cas la combinaison de ces deux méthodes.
L’ablation de polypes adénomateux lors de coloscopies de dépistage permettrait d’éviter 70 à 90 % des cancer coliques.
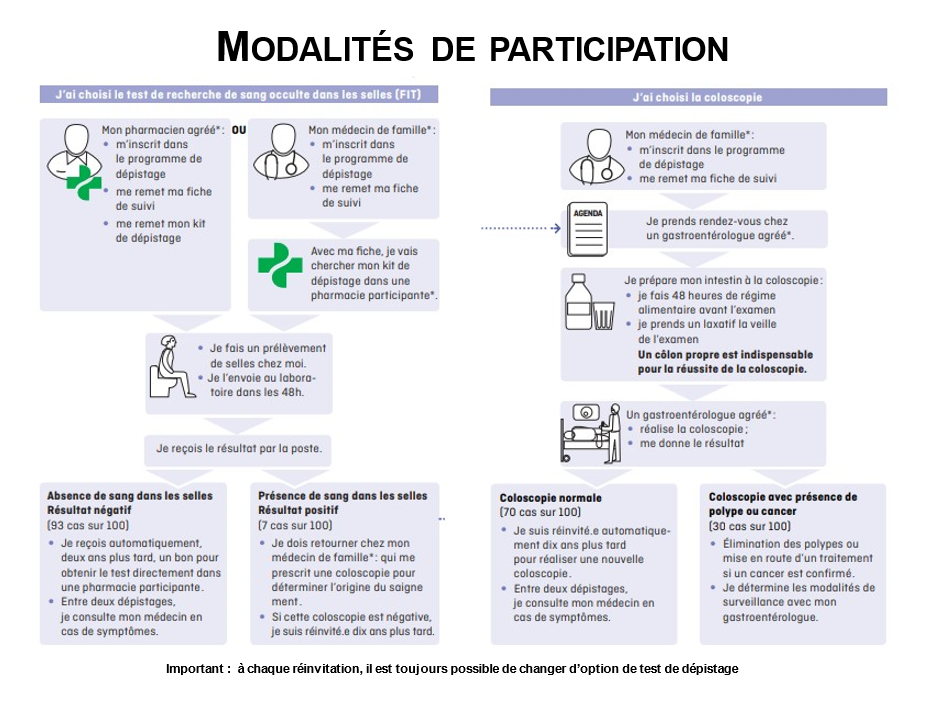

Le programme pilote de dépistage du cancer colorectal du Canton de Vaud
Dès 2015 le Canton Vaud a initié un programme pilote de dépistage du cancer du côlon, qui a évolué au fil du temps et qui est en cours d’implémentation d’une manière variée au reste de la Suisse.
Ce dépistage s’adresse à une population de sujets bien portants de 50 à 69 ans, sans symptômes et sans antécédents familiaux ou personnels de néoplasie colique. Les personnes correspondant à ce profil sont invitées à prendre contact avec leur médecin traitant afin de préciser leurs critères d’inclusion et d’exclusion.
Les critères d’exclusion correspondent à des situations qui nécessitent une surveillance coloscopique personnalisée et soumise aux guidelines nationaux et internationaux. Ces critères incluent :
- Les antécédents personnels et familiaux de cancer colorectal
- Les antécédents personnels de polype colorectal avec surveillance endoscopique de délai < à 10 ans
- Les maladies inflammatoires chroniques de l’intestin (RCUH, Maladie de Crohn),
- Les syndromes de cancers héréditaires (Cowden, Lynch, MYH, Peutz-Jeghers, PAF, …)
- Les maladies graves (motif éthique).
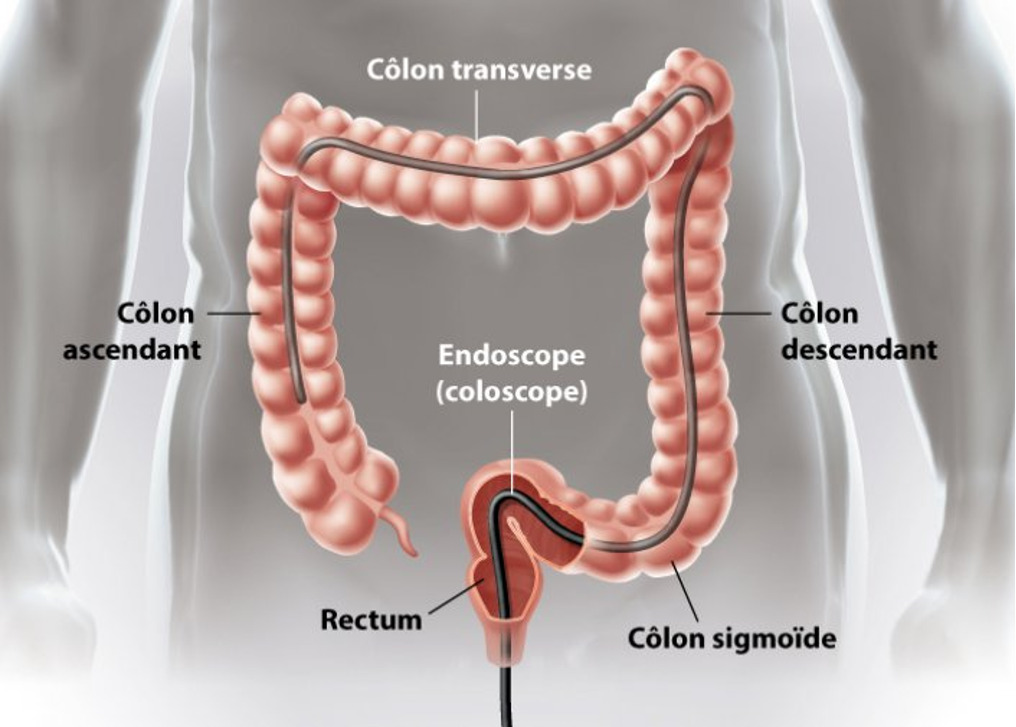

Comment une coloscopie est-t-elle réalisée ?
La coloscopie reste l’examen de référence pour le dépistage du cancer colorectal. Elle permet de détecter les lésions planes, ainsi que les polypes de grande et de petite taille mais également d’effectuer des prélèvements, et de procéder à un éventuel traitement.
La coloscopie avec polypectomie permet de réduire de 76 % à 90 % la mortalité induite par le cancer colorectal et de diminuer l’incidence du cancer colorectal de 60 % à 80 %.
L’effet bénéfique s’étend sur 10 ans. La coloscopie est recommandée tous les 10 ans dans la population générale à partir de 50 ans si le premier examen est normal. Dans les autres cas, la coloscopie de suivi sera plus rapprochée, entre 3 mois et 5 ans en fonction nombre et de la taille des polypes excisés ainsi que du résultat de leur analyse microscopique.
Les nouvelles technologies avec les colorations virtuelles comme le NBI (Narrow Band Imaging) permettent actuellement une analyse plus précise et la détection des adénomes plats et déprimées (20 % à 30 % des adénomes) durant la colonoscopie.
Elle se réalise avec l’aide d’un endoscope long et flexible mesurant entre 130 cm et 160 cm et muni à son extrémité d’une caméra (endoscope). L’endoscope comporte également un canal de travail permettant d’introduire et d’utiliser divers instruments nécessaires à la réalisation de certains gestes endoscopiques (biopsies, prélèvement des polypes, cautérisation, etc). La coloscopie dure en moyenne entre 30 à 60 minutes.
Dans la majorité des cas, pour le confort du patient, une sédation profonde sous surveillance des paramètres cardio-respiratoires, est pratiquée.
Cet examen nécessite une préparation soigneuse (absorption de 2 à 4 litres de solution laxative) la veille et /ou le matin de l’examen, indispensable pour bien visualiser le côlon et la dernière partie de l’intestin grêle. Un régime alimentaire sans fibre strict doit également être initié au moins 3 jours avant l’examen.
Cette préparation est capitale et conditionne la qualité de l’examen : 3 à 4 % des polype de >10 mm et 7 à 9 % des polypes de 6 à 9 mm peuvent passer inaperçus en cas de préparation médiocre. Un score de propreté (Score de Boston) doit figurer sur les comptes rendus des coloscopies. Le score idéal étant de 9, l’objectif est d’obtenir un score ≥ 7, sans aucun segment du colon coté à 1. Un score <6 implique la réalisation d’une nouvelle colonoscopie dans les 6 mois qui suivent.


Certains traitements (notamment les traitements anti-coagulants) doivent impérativement être interrompus, parfois quelques jours avant l’examen. Cette interruption fera l’objet d’une discussion, au cas par cas, entre le gastro-entérologue, le médecin traitant et éventuellement l’anesthésiste, si une indication d’effectuer cet examen sous anesthésie générale est retenue.
L’examen diagnostique lui-même et le prélèvement d’un échantillon de tissu (biopsie) sont à faibles risques (0.3 %). Lors d’une excision de polypes, des complications comme une perforation de la paroi du colon (0.3 à 0.5 %) ou un saignement (0.3 à 6 %) peuvent survenir dans de rares cas et ce malgré toutes les précautions prises. Même actifs, les saignements peuvent être arrêtés à l’aide de plusieurs techniques durant l’examen. Très rarement des saignements retardés peuvent survenir pendant la semaine suivant l’examen. Si le saignement n’est pas contrôlé par une nouvelle endoscopie, une intervention chirurgicale ou en radiologie interventionnelle peut être nécessaire. Il est très rare qu’une telle complication nécessite une opération (1-2 %).
Dans quelques cas isolés, l’administration de sédatifs peut provoquer des troubles respiratoires et des troubles cardio-vasculaires. D’autres risques comprennent des réactions allergiques dues aux médicaments ainsi que des ballonnements temporaires désagréables en raison de l’air subsistant dans le colon.
La coloscopie ne se limite pas au dépistage du cancer colorectal…
Elle a des indications multiples et variées incluant :
- une perte de poids inexpliquée
- des douleurs abdominales inexpliquées
- une anémie par carence en fer (anémie ferriprive) suggérant un saignement digestif
- la présence de sang dans les selles
- la présence de sang au niveau ano-rectal en l’absence d’hémorroïdes
- une perturbation du transit (diarrhées ou constipation nouvellement installées).
- l’évaluation d’une première poussée de maladie inflammatoire chronique de l’intestin (MICI)
- la précision d’images radiologiques anormales ( sténoses, compression…)
Elle permet aussi la réalisation de certains gestes thérapeutiques en urgence et semi-urgence (sténose coliques bénignes et malignes, volvulus du sigmoïde, etc..)
En conclusion
La coloscopie reste l’examen de choix pour la détection et le traitement endoscopique des lésions polypoides pré-cancéreuses, mais elle fait aussi partie de la panoplie des moyens diagnostiques utilisés par le gastro-entérologue pour d’autres indications. Il est en tous cas essentiel de :
- bien préparer et informer le patient avant et après l’endoscopie
- bien détecter, analyser et décrire les éventuels polypes ou toute autre lésion mise en évidence
- bien connaitre les guidelines de suivi et avoir accès à un centre compétent multidisciplinaire pour la discussion des cas complexes
Le développement d’instruments chirurgicaux sûrs et efficaces est un des enjeux actuels de l’endoscopie thérapeutique. Dans le futur, de nouvelles technologies telles que la microscopie confocale et la tomographie par cohérence optique devraient permettre une analyse in vivo, en temps réel, de la muqueuse et de la sous-muqueuse et réaliser ainsi de véritables « biopsies virtuelles ».











0 commentaires